OLAS DE CALOR
Fortaleciendo las capacidades del sector salud y de los servicios de meteorología para enfrentar las olas de calor
Si bien las olas de calor no son tan destructivas como otras amenazas naturales, tales como los huracanes e inundaciones repentinas, pueden causar mortalidad y morbilidad que no son evidentes de forma inmediata debido a varias causas, incluida la falta de sistemas de vigilancia para enfermedades crónicas.
Los impactos negativos de las olas de calor son predecibles y prevenibles a través de acciones de salud pública. Por lo tanto, la OPS/OMS insta a los países de la Región de las Américas a:
Fortalecer las capacidades del sector salud mediante el desarrollo de planes de acción contra las olas de calor que incluyan mejoras en los preparativos y la respuesta frente a esta amenaza, y por medio de ello, reducir el exceso de enfermedades, muertes y trastornos sociales ocasionados por las olas de calor.
Fortalecer las capacidades de los servicios meteorológicos para generar proyecciones y predicciones relevantes para el bienestar humano, y para promover una estrecha coordinación entre estos servicios y el sector de salud, de modo que la información meteorológica sea usada para la toma de decisiones, antes, durante y después de una ola de calor.
¿Qué es una ola de calor?
¿Cuál es el impacto de las olas de calor en la salud humana?
¿Qué medidas pueden tomar las personas para hacerle frente a una ola de calor?
¿Cuál es la definición de ola de calor?
De acuerdo con la Organización Mundial de la Salud (OMS) y Organización Mundial de Meteorología (OMM), no hay un consenso en la definición de ola de calor, sin embargo, como definición operacional se entiende como un periodo inusualmente caliente, seco o húmedo, de día o de noche, que se inicia y termina de forma abrupta, con una duración de por lo menos dos días a tres días, con un impacto discernible en los seres humanos y los sistemas naturales.
¿Cómo responde el cuerpo humano al calor?
El mecanismo de respuesta fisiológico del cuerpo humano al calor incluye el aumento de la temperatura corporal. El incremento temperatura detectado por los termorreceptores dispara la respuesta del centro termorregulador, que reacciona accionando la vasodilatación periférica y el sudor. Se activa el transporte masivo de sangre a la periferia para facilitar el enfriamiento, ocasionando una sobrecarga del sistema cardiovascular. La sudoración excesiva, que puede llegar a dos litros por hora ocasiona la pérdida masiva de líquidos y electrolitos.
¿Cuáles son los determinantes de la vulnerabilidad frente a las olas de calor?
Los mayores determinantes de la vulnerabilidad de una población a temperaturas extremas se relacionan con aspectos que tienen que ver con la población expuesta y su capacidad de responder y adaptarse a las condiciones de temperatura en el corto y largo plazo. Las categorías de determinantes de vulnerabilidad pueden ser categorizados en demográficos, del estado de salud, físicos, socioeconómicos e institucionales. Varios de estos determinantes se interrelacionan entre sí.
- Determinantes demográficos: La fisiología de las personas mayores e infantes los hace más vulnerables a temperaturas extremas. Ellos también deben ser menos hábiles para adaptar su comportamiento o condiciones ambientales y ser más dependientes que otros.
- Determinantes del estado de salud: Muchas condiciones físicas y condiciones de salud mental aumentan la vulnerabilidad a las temperaturas adversas, mediante un efecto directo en la fisiología corporal o a partir de la interacción con ciertas medicaciones.
- Determinantes físicos: La mayoría de las personas pasan aproximadamente el 80% de su tiempo dentro de las instalaciones. Los ancianos y personas aquejadas por enfermedad pasan tiempos más prolongados sin salir al aire libre. La infraestructura de los hogares, hospitales, escuelas y prisiones no siempre está adaptada para manejar temperaturas extremas y pueden tener capacidades de manejo del calor limitadas, baja eficiencia energética o medidas de enfriamiento insuficientes.
- Determinantes socioeconómicos: Las personas que sufren aislamiento social son más vulnerables al riesgo de temperaturas extremas porque son menos capaces de acceder al apoyo de la comunidad, y también pueden tener problemas de salud u otras vulnerabilidades.
- Determinantes conductuales/culturales: Cuando las temperaturas se vuelven más extremas, la mayoría de las personas toman algunas medidas para adaptarse a las condiciones. Sin embargo, algunos factores limitan la capacidad de adaptación, como la edad, la enfermedad, las circunstancias económicas, y ciertos sistemas de creencias o valores que pueden llevar a que no se toman las medidas apropiadas en respuesta a las condiciones de temperatura.
- Determinantes institucionales: Los servicios de salud necesitan planes robustos para estar preparados frente a la amenaza de la ola de calor y el aumento de la demanda durante y después de esta. La capacidad de las instituciones para responder influye en la vulnerabilidad de la población.
Fuente: Global Heat Health Information Network
¿Cuáles son los factores de riesgo?
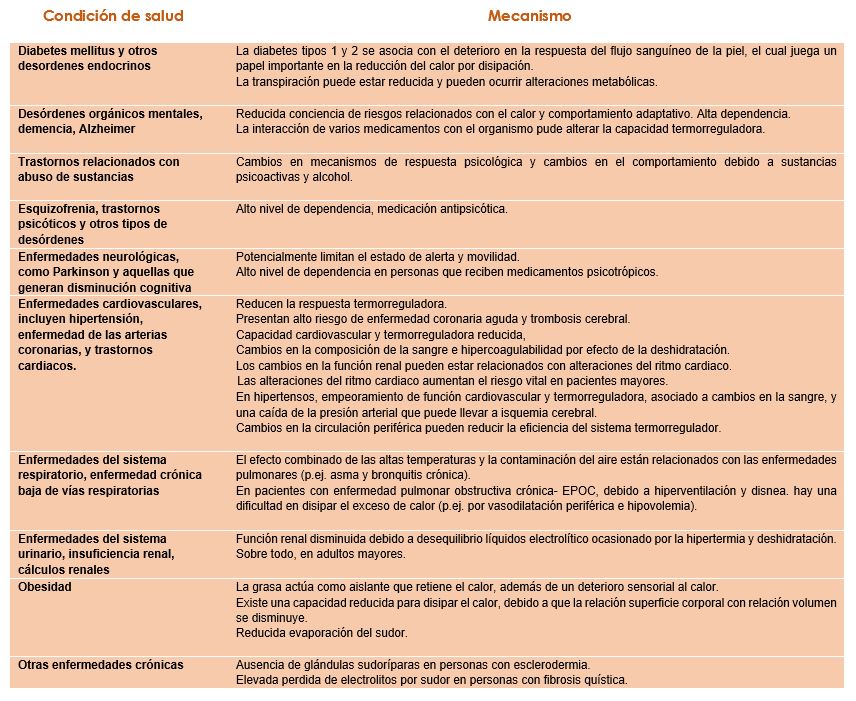
Los factores de riesgo que acrecientan los efectos del calor en los seres humanos son varios y se detallan en las tablas 1 y 2. Los recién nacidos, niños y ancianos, así como personas en situación de discapacidad, aquellas que reciben tratamiento médico, y usuarios de drogas y alcohol son más vulnerables durante las olas de calor, y por tanto pueden desarrollar con más facilidad efectos adversos.
Así mismo, individuos sanos, que realizan actividad física (trabajo o deporte) al aire libre sin tomar medidas de protección, pueden ser afectados.
Tabla 1. Condiciones de salud-enfermedades crónicas que crean alto riesgo durante una ola de calor
Fuente: Public Health Advice on Preventing Health Effects of Heat. WHO. 2011
Tabla 2. Efectos adversos de los medicamentos durante olas de calor
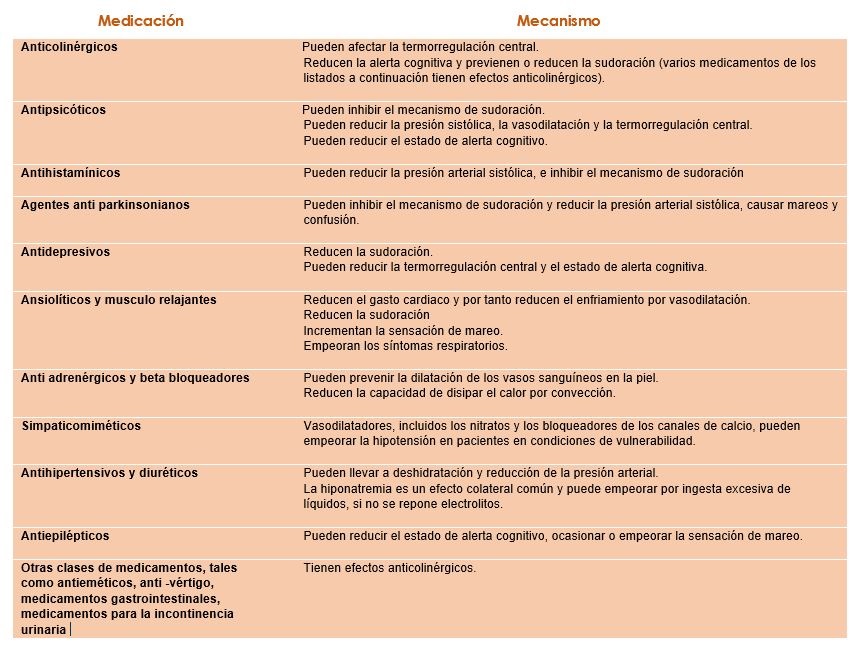
Fuente: Public Health Advice on Preventing Health Effects of Heat. WHO. 2011. Adapted from Health Canada (2011b) and building on the work of Bouchama (2007), the National Centre for Diseases Prevention and Control (2011) and Hajat, O’Connor & Kosatsky (2010), National Collaborating Centre for Environmental Health (2011).
¿Cuáles son los efectos del calor en humanos?
La escala y naturaleza de los efectos e impactos en la salud dependen del tiempo, intensidad y duración del evento térmico, el nivel de aclimatación y adaptación de la población local, la infraestructura, el conocimiento y equipamiento disponible, la capacidad y preparativos de las instituciones relacionadas con la respuesta, así como las definiciones, metodologías, procesos y procedimientos en uso. Los umbrales de temperatura para efectos en salud varían en cada región y país, así como los efectos en salud cambian con la variación de un grado de temperatura, sin embargo, los patrones generales de la afectación son constantes.
En el caso de las olas de calor, las muertes y hospitalizaciones ocurren extremadamente rápido (el mismo día) y pueden ser seguidas por un aumento de la afectación, que luego retorna a la normalidad en el transcurso de un par de días (Basu, 2009).
La exposición al calor puede causar edema, sincope, calambres, agotamiento por calor y el golpe de calor que puede llevar a la muerte (Tabla 3). Además, el calor extremo puede causar deshidratación severa, accidentes cerebrovasculares y contribuir a la generación de coágulos. Pocas muertes son causadas directamente por el calor, mientras que la mayoría se debe a un agravamiento de enfermedades cardiopulmonares, renales, y psiquiátricas, causado por el calor.
Table 3. Definición de efectos en salud debido a olas de calor, signos y síntomas
Fuente: Heatwaves and Health, WMO-WHO. Adaptado y actualizado de Bouchama y Knochel; OMS, 2009
Qué tan fuerte es el efecto de las olas de calor respecto a otros desastres naturales?
Si bien las Olas de Calor no causan daños tan evidentes como un terremoto o huracán, afectan la salud, pueden causar la muerte de personas, generar daños en la agricultura y ganadería, y suelen estar acompañadas de cortes de energía eléctrica, incendios forestales y sequías, por lo que pueden afectar la producción de alimentos y medios de vida, y generar disrupciones en el funcionamiento de la sociedad. De acuerdo con los Centros Nacionales de Información Ambiental de la Administración Nacional Oceánica y Atmosférica (NOAA), en los Estados Unidos de América, el calor mato más personas que otros peligros relacionados con el clima en los últimos 30 años (de 1988 a 2017).
Figura 1. Muertes causadas por eventos relacionados con el clima en los Estados Unidos de América (1988-2017)

¿Qué otros efectos tienen las Olas de Calor?
En el medio ambiente, las olas de calor afectan la superficie terrestre y los Océanos. Estas causan mortalidad de plantas, animales y peces, lo que puede generar una reducción actual y futura de la cantidad y disponibilidad de alimentos. Pueden además afectar la disponibilidad del agua, cantidad y calidad del agua para consumo humano, uso agrícola y otros usos, a partir de sequías e inundaciones. Las bacterias proliferan más rápido con el calor y producen toxinas, estas pueden ser introducidas en agua o alimentos y generar gastroenteritis. En cuanto a los vectores capaces de transmitir enfermedades, el calor afecta la calidad del agua y genera condiciones propicias para la proliferación de estos, sea en sequia o inundaciones, además ocasiona un incremento en la tasa de reproducción, velocidad de eclosión de huevos y larvas, y torna a los mosquitos más agresivos, lo que podría ocasionar un aumento de la tasa de transmisión de enfermedades vectoriales en zonas pobladas. La interacción humano- animal se ha visto afectada y se han documentado encuentros limitados con animales agresivos.
Además de la afectación en salud y al medio ambiente, los países afectados por olas de calor también sufrieron de cortes de energía eléctrica por un exceso de la demanda para refrigeración, (uso de aire acondicionado), falta de agua para consumo (por sequia o fallas en el bombeo), y falta de combustible (por falencias en el bombeo o transporte). Esto ocasionó el cierre parcial o total de servicios financieros, de salud, de agua, educativos, servicios comerciales y servicios de transporte. En algunos países también se observó desabastecimiento de alimentos frescos y perdida de vacunas (por ruptura de la cadena de frío y cierre de los sitios de venta).
El riesgo de efectos complejos que podría generar una ola de calor requiere de la participación de varias instancias relacionadas con la gestión de riesgos desde una perspectiva de amenazas múltiples. Por tanto, el fortalecimiento de las capacidades de los proveedores de servicios clave, que forman parte de la Defensa Civil es necesario, particularmente en las áreas de suministro de agua, suministro de energía eléctrica y combustibles, transporte, servicios sociales, responsables de la respuesta y de la seguridad pública.
¿Cómo ha variado el comportamiento de las olas de calor a nivel global?
Históricamente, las olas de calor ocurrían una a dos veces por año y su afectación se limitaba a un par de países y áreas geográficas dentro de estos países. Sin embargo, entre los años 2000 y 2018 se ha observado un incremento de la magnitud, duración e intensidad de las olas de calor a nivel global.
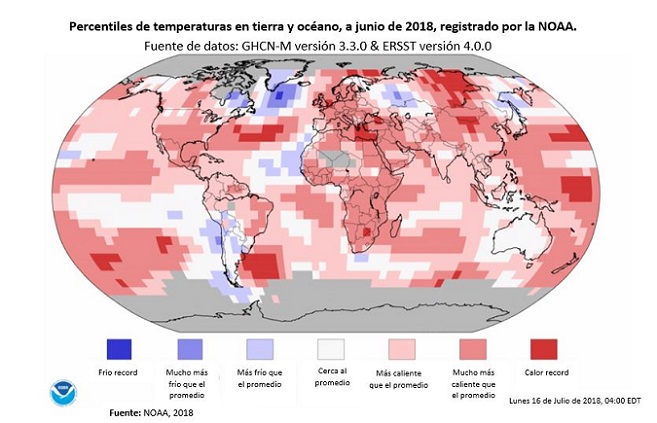
Entre los años 2000 y 2016, el número personas expuesta a olas de calor en el mundo se ha incrementado en por lo menos 125 millones, mientras la duración de la ola de calor promedio es 0.37 días más larga comparada con el periodo 1986-2008. Solo en el 2015, 175 millones de personas estuvieron expuestas a 627 olas de calor (The Lancet Countdown on health and climate change: shaping the health of nations for centuries to come)
Figura 2. Percentiles de temperaturas en tierra y océano, a junio de 2018, registrado por la NOAA. Fuente de datos: GHCN-M versión 3.3.0 & ERSST versión 4.0.0
¿Cuáles son las olas de calor que causaron mayor afectación?
La mega ola de calor que afecto Europa en el 2003 golpeó 16 países y causó la muerte de 70000 personas. Durante esta ola de calor, más de 15000 muertes ocurrieron en Francia y 4000 en el Reino Unido. En el 2015 una ola de calor afecto Rusia y causó 50000 muertes. Estos eventos dejaron certeza sobre el peligro que representan las olas de calor a la vida y la salud, así como la necesidad de preparativos.
¿Cuál fue el impacto de las olas de calor en vidas humanas en las Américas?
El impacto de las olas de calor en vidas humanas es desconocido y por la información disponible, cualquier intento de estimación es un subestimado del número de afectados. Esto es debido a la falta de conciencia sobre el problema, la falta de capacitación al personal de salud sobre el manejo de esta amenaza, ausencia de definiciones operacionales, al hecho de que los sistemas de vigilancia existentes en los países no monitorean la morbilidad y mortalidad causada por ola de calor (excepto en México, Estados Unidos y Canadá), al agravamiento de otras enfermedades crónicas de base debido a la interacción con el calor, y falta de una codificación adecuada de la causa desencadenante en los certificados de defunción.
En un esfuerzo por documentar el efecto de las olas de calor en las Américas, se realizó una revisión de noticias y reportes disponibles en la Web. El análisis de esta información generó los siguientes resultados preliminares (sujeto a validación por parte de las autoridades nacionales):
- La mayor ola de calor de la que se tiene registro afectó Argentina en el año 1900 y causó 478 muertes.
- Olas de calor más recientes ocurrieron en:
o Brasil en 2010, afectó principalmente Rio de Janeiro donde causó 735 muertes,
o Argentina en 2014 donde afecto varias provincias y causó 1877 muertes,
o Perú en 2016 debido al Fenómeno El Niño, donde causó la muerte de ocho menores en Piura,
o Nicaragua en 2017 donde causaron cuatro muertes,
o México y Paraguay en 2018 con 26 (7 más que en 2017) y cuatro muertes respectivamente.
¿Qué ocurrió en la región entre 2018 y 2019?
Desde el inicio del verano austral en diciembre de 2018, seis países del hemisferio sur han declarado alerta por ola de calor, y uno en el hemisferio norte, en pleno invierno boreal. Hay más países afectados pero que no han declarado alerta.
En enero y febrero de 2019, la Ciudad y Provincia de Buenos Aires (Argentina) enfrentaron temperaturas por encima de 40ºC, los hospitales y centros de salud reportaron la atención de pacientes con cuadros de golpe de calor, fatiga por calor y enfermedades asociadas en un número indeterminado.
Mientras tanto, durante el mes de enero del mismo año, Paraguay registró temperaturas entre 30 y 43ºC, medios de prensa atribuyen la muerte de dos personas al calor. En febrero de este mismo año, Uruguay registró una ola de calor con temperaturas mayores a 40ºC con un aumento en el número de consultas en establecimientos de salud por hipotensión arterial, malestar y decaimiento. En Perú, se registró temperaturas por encima de 33º C en Lima y 43ºC, en el Norte con posibilidad de que las altas temperaturas se extiendan hasta el mes de abril.
En el hemisferio norte, México presentó temperaturas de hasta 39ºC en el Distrito Federal y hasta 45ºC en Hidalgo.
¿Qué acciones se plantean para reforzar los preparativos frente a una ola de calor?
Se plantean acciones de coordinación y un trabajo intersectorial e interdisciplinario, con participación de las instancias nacionales de reducción de riesgos, salud y meteorología. Éstas acciones comprenden el reforzamiento del sector salud con el objetivo de fortalecer la gobernanza y reforzar los preparativos y respuesta mediante la elaboración de planes de contingencia (basados en un mapeo de los riesgos, de la población vulnerable, de capacidades y recursos existentes, así como de necesidades) que incluyan el enfoque multi - amenaza, en el que se caractericen el riesgo, procedimientos de activación y desactivación, roles y funciones, coordinación intra e interinstitucional, e incluyan además un presupuesto.
Las actividades de estos planes nacionales deben estar orientadas hacia prevenir la morbimortalidad debido a olas de calor y fortalecer o incorporar la vigilancia de morbilidad y mortalidad por ola de calor y causas relacionadas en los sistemas de vigilancia epidemiológica, reforzar los mecanismos de alerta temprana meteorológicos con el Servicio de Meteorología y su trabajo coordinado con el sector salud, capacitar al recurso humano en todos los niveles, reforzar los establecimientos de salud en zonas de mayor riesgo y vulnerabilidad, y dotar de equipos (incluir además ventiladores, aire acondicionado, baterías y paneles solares o generadores), insumos y suministros.
Las autoridades locales deben saber que acciones concretas pueden llevar a cabo para mitigar los efectos de la ola de calor, incluida la posibilidad de enfrentar el fenómeno de isla de calor en ambientes urbanos (mediante la implementación de centros de enfriamiento comunitarios), la articulación de recursos locales para la respuesta, y acciones para reducir las temperaturas en las viviendas de población vulnerable, en establecimientos de salud, escuelas y residencias de ancianos. El componente destinado a población debe estar orientado a informar sobre la amenaza, los factores de riesgo, cómo reconocer signos y síntomas, y que hacer si alguien presenta síntomas causados por el calor o de enfermedades crónicas que se agravaron debido al calor.
Ante la eventualidad de que la ola de calor disrumpa el funcionamiento de servicios, u ocurra de forma concurrente con incendios, sequias, inundaciones, tornados y epidemias, es necesario trabajar con defensa civil y las instancias responsables de la respuesta.
¿Quién hace el monitoreo del tiempo y clima?
El monitoreo de las Olas de Calor lo realiza el Servicio de Meteorología y como producto emite proyecciones y predicciones meteorológicas, que incluyen la alerta por olas de calor.
La operación de los sistemas de monitoreo se basa en la predicción de variables meteorológicas y climáticas (p.ej. temperaturas máxima y mínima, humedad, vientos). Los Servicios de Meteorología cuenta con registros históricos y tiene la capacidad de medir niveles máximos y mínimos de temperaturas y humedad, siguiendo los lineamientos de la OMM.
¿Qué es la alerta por ola de calor?
La alerta por ola de calor es una comunicación del Servicio de Meteorología y el Ministerio de Salud, en la que informan a las autoridades y población sobre la proximidad de una ola de calor en un futuro inmediato (3 a 5 días antes) o mediato (1 a 3 meses), que puede tener implicaciones en la salud y que requiere de una intervención para prevenir impactos negativos en la salud. Es importante que la alerta se emita antes de que se establezca la ola de calor, para que se tomen medidas de prevención y se pueda reducir la mortalidad asociada o causada por este tipo de evento, sobre todo en personas que viven en situación de vulnerabilidad.
¿Están preparados los Estados Miembros para hacer frente a una ola de calor?
La amenaza de las olas de calor es distinta a otras amenazas y requiere de preparativos y capacidades específicas. Si bien los avances en preparativos para emergencias y desastres que se llevan a cabo podrían contribuir a la respuesta frente a olas de calor leves, estos podrían no ser suficientes si la región es afectada por olas de calor de magnitud moderada o más aún severa, como las que afectaron Europa en 2003 o Rusia en 2010.
Según las proyecciones del Panel Internacional Para el Cambio Climático (PICC), se tendrán olas de calor más frecuentes, con temperaturas más altas, que tendrán una duración mayor en cuanto a número de días, por lo que los sectores Salud y Meteorología deben estar preparados y trabajar en coordinación.
Ante esta situación los preparativos frente a olas de calor son una necesidad que puede salvar vidas.
FENÓMENO EL NIÑO
El Niño y La Niña son patrones climáticos del Océano Pacífico que afectan al tiempo en todo el mundo. En condiciones normales, los vientos alisios soplan hacia el oeste a lo largo del Ecuador, llevando el agua caliente de Sudamérica hacia Asia. Para reemplazar el agua caliente, el agua fría sube desde las profundidades, un proceso llamado afloramiento.
El Niño y La Niña son dos patrones climáticos opuestos que rompen estas condiciones normales. Los científicos llaman a estos fenómenos el ciclo El Niño-Oscilación del Sur (ENOS).
Tanto El Niño como La Niña tienen un impacto global en el clima, los incendios forestales, los ecosistemas y las economías. Los episodios de El Niño y La Niña suelen durar entre nueve y doce meses, pero a veces pueden prolongarse durante años. Suelen comenzar alrededor de abril y alcanzan su máxima intensidad entre noviembre y febrero del año siguiente. Los episodios de El Niño y La Niña se producen cada dos o siete años por término medio, pero no siguen un calendario regular. En general, El Niño es más frecuente que La Niña. Leer más
El Niño suele asociarse a precipitaciones o lluvias por debajo de lo normal en Centroamérica de julio a diciembre y en el norte de Sudamérica de junio a marzo.
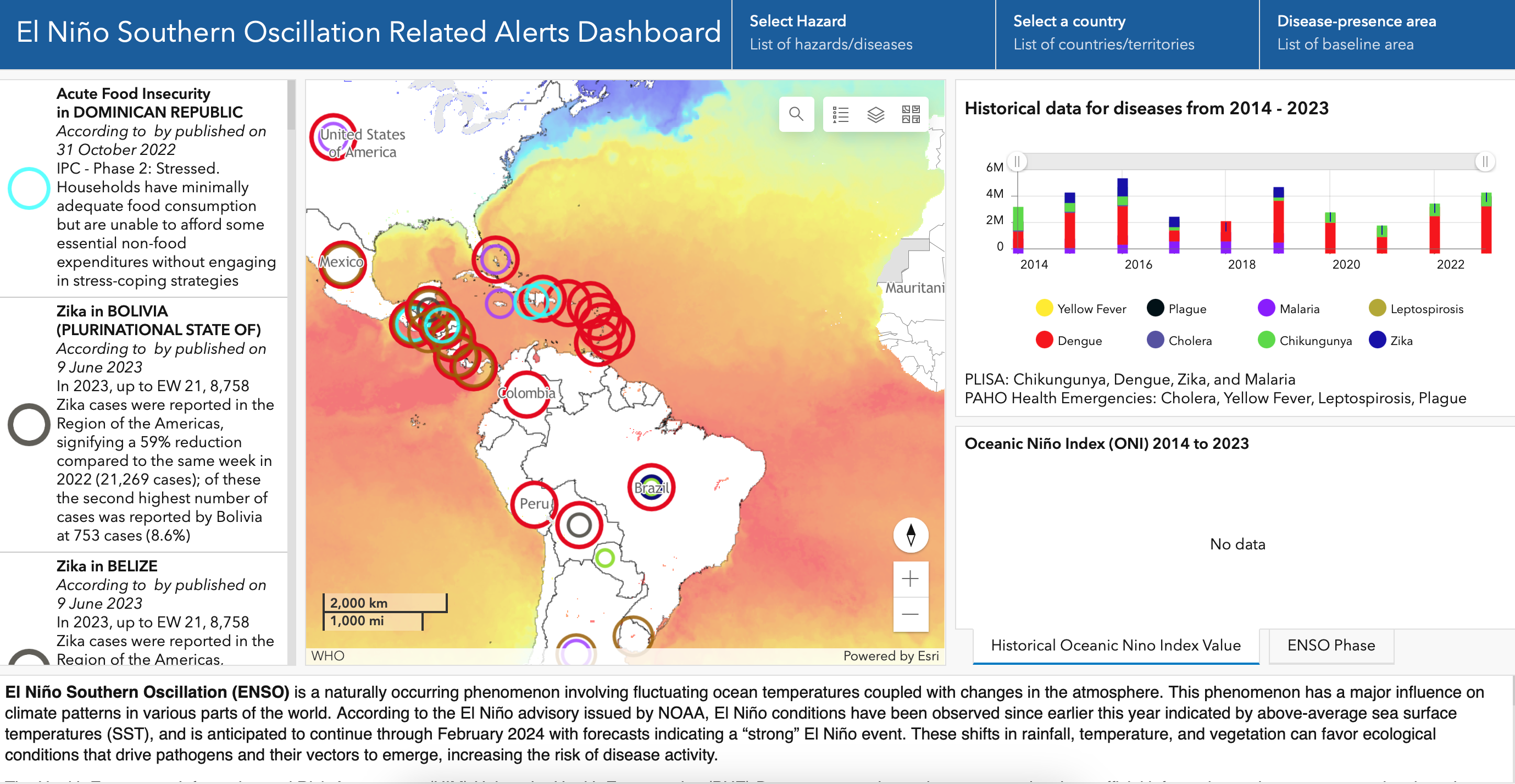
Análisis de la situación de salud pública de la OMS: El Niño
Las condiciones de El Niño aumentan la probabilidad de una serie de fenómenos hidrometeorológicos extremos, como sequías, inundaciones, huracanes y olas de calor, todos ellos perjudiciales para la salud humana.
Es muy probable que El Niño tenga amplias repercusiones de salud a escala global hasta bien entrado 2024. En los próximos meses, es probable que los riesgos de salud más graves se deriven de la malnutrición debida a la actual inseguridad alimentaria, agravada por los efectos de El Niño. Otros riesgos elevados son el cólera y otras enfermedades transmitidas por el agua; golpes de calor y la contaminación atmosférica; el paludismo; y enfermedades arbovirales como el dengue, la enfermedad por el virus de Zika y el chikungunya.
Los países de Centroamérica y el norte de Sudamérica forman parte de las subregiones identificadas como de alta prioridad para posibles retos humanitarios debido a las consecuencias de El Niño hasta septiembre de 2023. Estos países de alto riesgo son Colombia (región norte), El Salvador, Guatemala, Guyana, Honduras, Nicaragua, Perú (región norte), Surinam y la República Bolivariana de Venezuela (región norte).
*Disponible en inglés.
Fenómeno El Niño: una llamada a la acción para la preparación y respuesta ante emergencias de salud pública
En 2023, El Niño afectó notablemente a las infraestructuras sanitarias de varios países, sobre todo en Sudamérica. En naciones como Perú y Ecuador, instalaciones de salud sufrieron importantes daños físicos debido a El Niño.
Las implicaciones para la salud pública del fenómeno El Niño-Oscilación del Sur en curso en 2023 son significativas. Las principales consecuencias de salud relacionadas con El Niño, como la malnutrición, las enfermedades respiratorias por estrés térmico, las enfermedades transmitidas por vectores y por el agua, las lesiones directas y las muertes, la interrupción de los servicios de salud y los efectos sobre la salud mental, entre otros, deben abordarse ampliamente teniendo en cuenta los contextos y las vulnerabilidades locales, con un enfoque de gestión de riesgos múltiples.
*Disponible en inglés.
Esta iniciativa está siendo implementada de forma colaborativa entre los Departamentos de Emergencias en Salud (PHE) y de Determinantes Sociales y Ambientales para la Equidad en Salud (DHE).