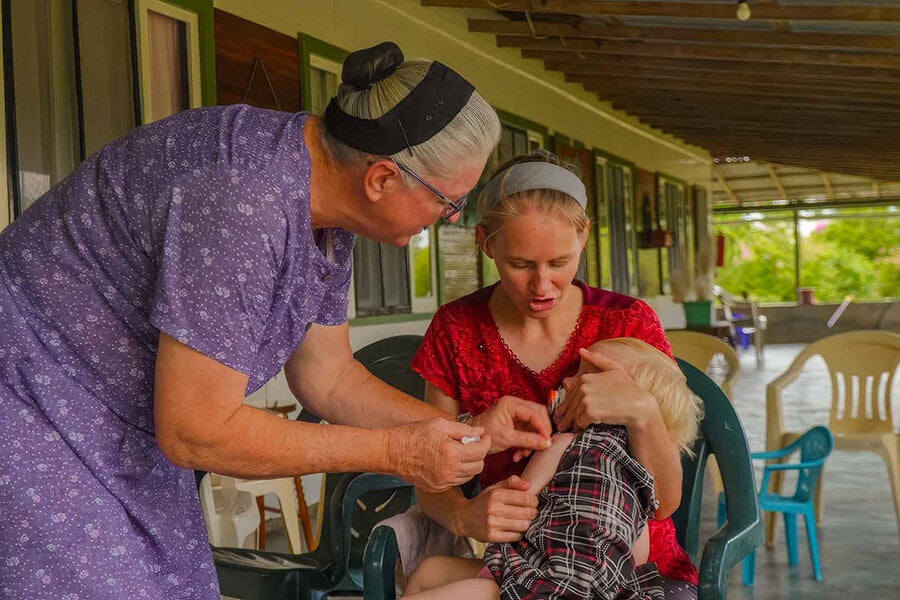
Con el apoyo técnico de la Organización Panamericana de la Salud y financiamiento del Gobierno de Canadá, Bolivia refuerza la vacunación mientras la respuesta al brote continúa.
— Abril de 2026 —
Tras más de dos décadas sin un caso autóctono, Bolivia enfrenta desde 2025 un brote de sarampión que se expandió desde colonias menonitas hasta comunidades indígenas rurales. La respuesta fue inmediata: vacunación masiva, brigadas móviles y búsqueda activa de personas no vacunadas o con esquemas incompletos, incluso en los territorios más aislados.
En todo el país, la estrategia combinó ciencia, confianza comunitaria y presencia territorial. Vacunar sigue siendo la clave para proteger vidas.
En la colonia menonita Belice vive Isidro Blatz, de familia canadiense y nacido en Bolivia, y su historia recorre migraciones que cruzaron México hasta asentarse en Santa Cruz. Allí, las familias viven de la agricultura y los caminos de tierra aún se recorren en carretas tiradas por caballos. El tiempo parece haberse detenido.
Isidro es sobreviviente de sarampión. Tenía 8 años cuando enfermó. En su infancia nadie en su familia estaba vacunado. El virus pasó, dejó secuelas invisibles y una lección que parecía olvidada.
Pero el sarampión volvió. En junio de 2025, sus hijos, también no vacunados, contrajeron la enfermedad. No fueron los únicos. En pocas semanas, familias enteras de la colonia y de otras decenas más enfermaron.